Mon Enfant est TDAH : Comment Comprendre et L’Aider ? (Guide Complet)
Le TDAH touche 5,9% des enfants en France selon l’Inserm (2023), soit environ 1 élève par classe. Ce trouble neurodéveloppemental se manifeste par trois symptômes clés : inattention persistante, hyperactivité motrice et impulsivité comportementale. Contrairement aux idées reçues, le TDAH n’est pas causé par un manque d’autorité parentale mais par un développement différent des circuits cérébraux régulant l’attention et le contrôle inhibiteur.
Entre l’agitation constante, les difficultés de concentration à l’école et les crises d’impulsivité, être parent d’un enfant TDAH représente un défi quotidien épuisant. Si la question « Mon enfant a-t-il un TDAH ? »
vous traverse l’esprit, sachez que vous n’êtes pas seul face à ce questionnement. Cet article décrypte les symptômes précis du TDAH chez l’enfant, les étapes du diagnostic médical, et les stratégies concrètes validées scientifiquement pour accompagner votre enfant vers l’épanouissement.
Vous n’êtes pas un « mauvais parent », vous avez juste un enfant au fonctionnement exceptionnel. Si les cris et les punitions ne fonctionnent plus, c’est qu’il est temps de changer de logiciel. Découvrez le Manuel du Parent TDAH et les vidéos de solutions concrètes pour comprendre comment désamorcer les crises et retrouver la sérénité à la maison. 👉 Je télécharge mon guide de survie

Sommaire
- Qu’est-ce que le TDAH chez l’enfant , expliqué simplement ?
- Comment reconnaître le TDAH ?
- Quelles sont les causes du TDAH ?
- De la suspicion au diagnostic
- Être parent d’un enfant TDAH
- Gérer les émotions d’un enfant TDAH
- Le TDAH bouleverse la vie familiale
- Enfants TDAH et dépendances : écrans, sucre, surstimulation
Qu’est-ce que le TDAH chez l’enfant , expliqué simplement ?
L’Organisation Mondiale de la Santé (OMS) classe le TDAH parmi les troubles neurodéveloppementaux reconnus internationalement, au même titre que les troubles du spectre autistique ou les troubles spécifiques des apprentissages. Cette reconnaissance officielle garantit l’accès aux aménagements scolaires et aux prises en charge adaptées dans l’ensemble des pays membres.

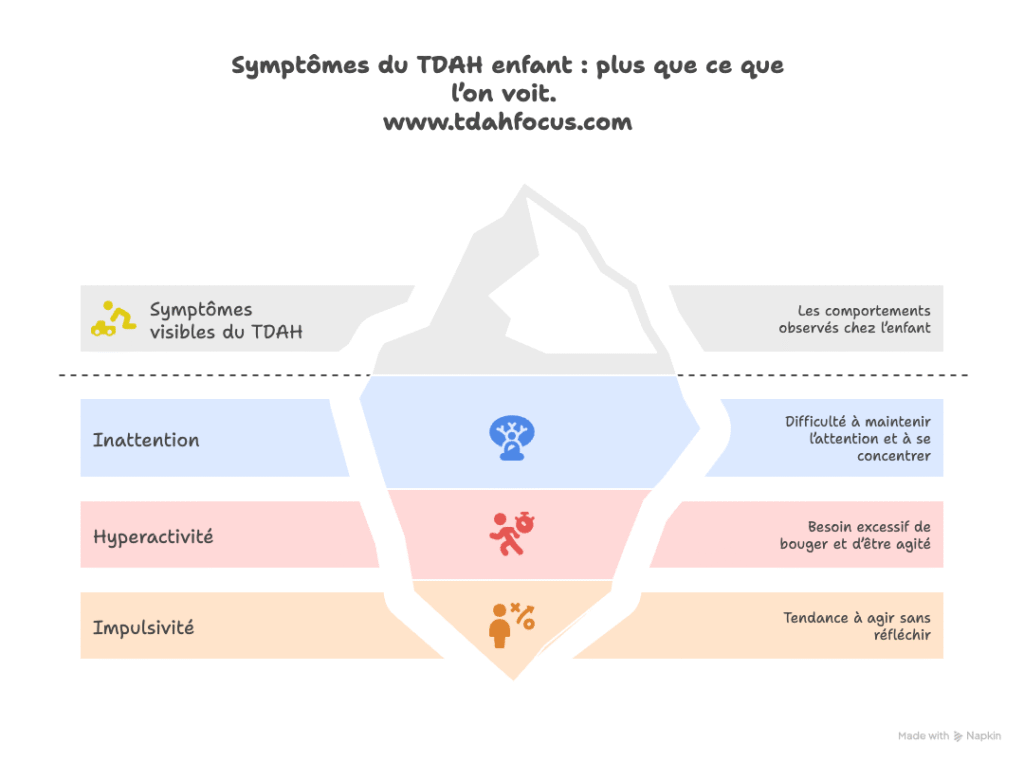
Comment reconnaître le TDAH ? Les 3 grands types de symptômes
L’inattention : quand l’enfant est « dans la lune »
L’enfant TDAH oublie constamment ses affaires (cartable, cahiers, vêtements), perd les objets du quotidien, et commence une tâche puis l’abandonne avant de la terminer. Son regard se fixe sur un point dans le vide pendant que vous lui parlez. Ce n’est pas de la paresse ou un manque de volonté : son système attentionnel fonctionne comme un projecteur qui papillonne au lieu de se fixer. L’attention glisse entre ses doigts malgré ses efforts conscients pour la maintenir.
L’hyperactivité : un besoin neurologique de bouger
L’enfant hyperactif court, grimpe, touche à tout, même quand le contexte social l’exige pas (classe, repas, cérémonies). Lorsqu’il est assis, son corps continue de bouger : il gigote sur sa chaise, fait tourner son crayon, tapote du pied, produit des bruits avec sa bouche sans même s’en rendre compte. Cette agitation motrice n’est pas un choix : elle répond à un besoin neurologique de stimulation sensorielle constante pour maintenir son niveau d’éveil cérébral optimal.
L’impulsivité : agir avant que le cerveau ne freine
L’enfant impulsif coupe la parole au milieu d’une conversation, répond aux questions avant même qu’elles soient terminées, fait des « bêtises » puis dit sincèrement « je ne sais pas pourquoi j’ai fait ça ». Le délai entre l’impulsion et l’action est quasi inexistant : le cortex préfrontal, qui joue le rôle de frein comportemental, ne parvient pas à inhiber l’élan moteur ou verbal à temps. Ce n’est pas de la provocation volontaire mais une immaturité des circuits de contrôle inhibiteur.
Lire notre article sur les 20 signes du TDAH chez l’enfant ici
Une ne question qui revient souvent qu’on nous pose chez TDAH FOCUS : « Est-ce que mon bébé peut être hyperactif? » Certains parents, face au comportement un peu trop agité de leur bébé, pensent qu’il peut déjà diagnostiquer un profil TDAH. Ceci est une erreur. Il n’y a pas de diagnostic valable avant l’âge de 6 ans. Les conditions chez un bébé ne relèvent pas d’un dysfonctionnement du neurodéveloppement.
Pour plus d’informations, lire notre article dédié aux bébés hyperactifs.
Quelles sont les causes du TDAH chez l’adolescent et l’enfant?
Le TDAH résulte d’une combinaison de facteurs neurobiologiques et génétiques bien documentés par la recherche médicale. Les facteurs génétiques jouent un rôle majeur : le TDAH est présent dans plusieurs membres d’une même famille chez 75% des cas selon les études de jumeaux. Le développement cérébral montre des différences mesurables par imagerie, notamment dans les régions préfrontales régulant l’attention et le contrôle inhibiteur. Ces zones se développent plus lentement chez l’enfant TDAH, avec un décalage moyen de 2 à 3 ans.
Selon les recommandations officielles de la Haute Autorité de Santé (HAS 2014), le TDAH est un trouble reconnu médicalement dont l’origine est neurobiologique, non éducative. Les facteurs environnementaux (exposition écrans, alimentation, stress familial) peuvent aggraver les symptômes mais ne causent pas le trouble initial.
Ce qu’il faut retenir : ce n’est pas votre faute. Le TDAH n’est pas « dans la tête de l’enfant » : c’est un fonctionnement cérébral différent, réel, mesurable par imagerie médicale, et reconnu par l’ensemble de la communauté scientifique internationale.
Plus d’information dans notre article sur la génétique du TDAH
De la suspicion au diagnostic : Qui consulter et comment ça se passe ?
Première étape : noter les comportements inhabituels, leur fréquence, leur intensité.
Tu n’as pas besoin d’un carnet médical, juste d’observations concrètes.
Ensuite, prends rendez-vous avec un professionnel compétent : pédiatre, neuropédiatre, pédopsychiatre ou psychologue spécialisé dans les troubles du neurodéveloppement.
Le processus de diagnostic se fait sur plusieurs rencontres, parfois avec des questionnaires, des entretiens avec l’enfant, les parents, l’enseignant…
Lire notre guide des spécialistes du TDAH chez l’enfant ici
Être parent d’un enfant TDAH : une réalité épuisante mais surmontable
Accompagner un enfant atteint de TDAH, c’est vivre au quotidien avec un niveau d’intensité souvent difficile à expliquer à ceux qui ne le vivent pas. Fatigue mentale, charge émotionnelle, culpabilité, rendez-vous à répétition, gestion des crises : les parents sont souvent en première ligne… sans filet.

Une vigilance constante, sans pause
Les enfants TDAH demandent une attention de chaque instant. Ils peuvent interrompre sans cesse, poser mille questions sans écouter les réponses, s’agiter quand il faudrait se poser, ou exploser émotionnellement pour des détails. Cette hyperstimulation épuise le système nerveux des adultes, qui se retrouvent souvent en tension permanente, avec peu de moments de répit.
Être parent devient alors une mission de haute intensité, où l’on passe du rôle de médiateur à celui de coach, d’infirmier, de protecteur et de pédagogue… parfois dans la même journée.
Le cas des parents solos
Lorsque le parent est seul, la situation se complique encore. Aucun relais, aucune pause, aucune échappatoire. Tout repose sur une seule personne qui doit assumer les rôles éducatifs, émotionnels et pratiques en permanence. Le risque d’épuisement est alors considérablement majoré.
Un article complet est dédié à cette réalité souvent invisibilisée : Quand les parents s’épuisent face au TDAH et notre article sur le fait de ne plus supporter son enfant TDAH.
Gérer les émotions d’un enfant TDAH : colère, hypersensibilité, crises
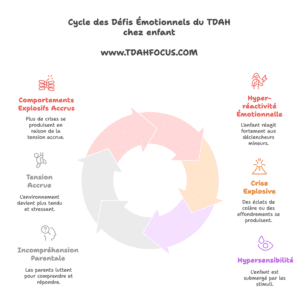
Les enfants TDAH ne sont pas seulement distraits ou agités : ils vivent aussi leurs émotions avec une intensité déconcertante. Ce sont souvent des enfants à fleur de peau, qui explosent ou s’effondrent pour des raisons qui paraissent insignifiantes aux yeux des adultes. Leur système émotionnel est hyper-réactif, et la régulation émotionnelle constitue l’un des défis majeurs du quotidien.
Des colères explosives, des réactions disproportionnées, comment les calmer?
L’enfant peut se mettre dans une colère noire parce qu’on a changé une consigne, déplacé un objet, ou interrompu une activité plaisante. Ces accès de rage sont souvent brutaux, soudains, mais ils ne sont pas prémédités : ils reflètent une incapacité à faire redescendre l’activation émotionnelle.
Crier, taper, jeter des objets, ou même se frapper soi-même sont des manifestations possibles de cette décharge émotionnelle. Et pour les parents, ces moments sont éprouvants, car rien ne semble calmer la tempête.
Une hypersensibilité de l’enfant TDAH souvent ignorée
Beaucoup d’enfants TDAH sont aussi hypersensibles, dans leurs émotions comme dans leurs sensations physiques. Ils peuvent pleurer de frustration, de fatigue, ou à cause d’un simple mot blessant. Ils réagissent fortement aux bruits, aux regards, aux injustices, et peuvent avoir des réactions qu’on croit théâtrales, mais qui traduisent un vécu interne réel et douloureux.
Cette hypersensibilité est souvent liée à un système nerveux en alerte constante, à une faible tolérance à la frustration, et à une immaturité des circuits de régulation émotionnelle.
Le cercle vicieux des crises à répétition et chaos
Plus l’enfant vit des crises, plus son entourage est sur le qui-vive. Les tensions s’accumulent, l’enfant se sent incompris, les adultes s’épuisent. Ce climat émotionnel tendu entretient les comportements explosifs. Il est donc fondamental de travailler sur la prévention, et non seulement sur la gestion des crises une fois déclenchées.
Ce qui peut aider : pistes concrètes et solutions
- Routines stables et prévisibles : elles réduisent l’anxiété et le risque de débordement
- Co-régulation émotionnelle : rester calme pour aider l’enfant à se calmer
- Visualisation des émotions (outils visuels, pictogrammes)
- Techniques de respiration simples et ludiques
- Objets sensoriels ou fidgets pour détourner l’impulsion
Ces approches ne remplacent pas un accompagnement thérapeutique quand il est nécessaire, mais elles offrent une première base rassurante au quotidien.
Nous développons toutes ces approches dans l’article dédié à la gestion des émotions et de la colère chez l’enfant TDAH.
Vous venez de lire comment fonctionnent les crises TDAH sur le plan neurologique. Maintenant, la vraie question que vous vous posez à 19h un mardi soir : comment réagir concrètement quand votre enfant explose dans 30 secondes ? Nous avons conçu, un premier outil pour faire le premier pas, si vous êtes perdus sans pour autant remplacer un accompagnement psy.
Le Pack SOS Parent TDAH contient les protocoles exacts :
Le TDAH bouleverse la vie familiale : fratrie, couple, solitude parentale
Lorsque le TDAH entre dans une famille, ce n’est pas uniquement l’enfant qui est concerné. Ce sont tous les équilibres familiaux qui peuvent être fragilisés : le lien parental, la relation entre frères et sœurs, la cohérence éducative, le moral des adultes. Ce trouble, aussi invisible soit-il, a un impact quotidien, profond, et souvent sous-estimé.
Si vous vous sentez épuisé, vidé, parfois à bout, sachez que vous n’êtes pas seul. Le burnout parental est une réalité fréquente dans les familles confrontées au TDAH. Découvrez notre article complet pour mieux comprendre cette spirale et en sortir pas à pas :
Parents épuisés par le TDAH : comprendre et sortir du burnout
La fratrie en souffrance : jalousie, sentiment d’injustice, effacement
Les frères et sœurs d’un enfant TDAH peuvent développer une forme de jalousie ou de frustration. Pourquoi ce frère “a le droit de crier” ? Pourquoi “on lui passe tout” ? Pourquoi “les parents n’ont jamais de temps pour moi” ?
Ces ressentis sont légitimes. Dans certaines familles, un enfant “calme” peut adopter un comportement effacé ou devenir “l’enfant parfait” pour ne pas ajouter de charge aux parents. D’autres au contraire réagissent par opposition, dans une tentative désespérée d’obtenir leur part d’attention.

Le couple parental mis à rude épreuve avec des enfants neuro-atypiques
Élever un enfant avec des besoins spécifiques demande une coordination éducative constante. Mais dans le TDAH, les crises, les échecs scolaires, les jugements extérieurs, les nuits agitées et les rendez-vous multiples mettent le couple à rude épreuve.
L’un des deux parents peut se sentir seul, non soutenu, voire critiqué. Des conflits apparaissent autour de l’éducation (“tu es trop laxiste”, “tu cries trop souvent”, “tu ne comprends pas ce qu’il a vraiment”). La fatigue amplifie les incompréhensions, et la relation affective est souvent reléguée au second plan.

L’entourage ne comprend pas toujours et les jugements tombent
Les grands-parents, les enseignants, les amis, les voisins… Peu de personnes mesurent vraiment ce que vit une famille avec un enfant TDAH. On minimise, on juge, on donne des conseils inadaptés. Ce décalage entre la réalité vécue et la perception extérieure est source de grande souffrance pour les familles.
La priorité reste l’enfant, mais sans un parent solide, aligné et soutenu, il est difficile d’accompagner efficacement. Il est donc essentiel que les familles puissent accéder à des ressources adaptées, avoir des espaces de soutien, et des outils concrets pour alléger leur quotidien.
Et si vous vous sentez à bout, voici notre ressource dédiée : Épuisement parental et charge mentale des familles TDAH.
Enfants TDAH et dépendances : écrans, sucre, surstimulation
Les enfants atteints de TDAH ont un fonctionnement cérébral qui les rend plus vulnérables aux comportements addictifs. Ils sont en quête constante de stimulation, de nouveauté, d’intensité. Cette recherche est neurologique : elle vise à compenser un déficit de dopamine, un neurotransmetteur impliqué dans la motivation, le plaisir et l’attention soutenue.
Les écrans et le TDAH : un piège dopaminergique
Tablettes, jeux vidéo, YouTube, TikTok… Ces contenus ultra-rapides, colorés, sonores et imprévisibles fournissent au cerveau un cocktail de dopamine instantanée. Le problème ? Plus l’enfant s’y habitue, plus il aura du mal à s’en passer et plus les autres activités (école, devoirs, conversation, jeu calme) lui sembleront fades.
Chez l’enfant TDAH, le rapport aux écrans devient souvent obsessionnel, source de conflit, de tension et d’isolement social. Les temps d’écran excessifs aggravent l’impulsivité, la difficulté à se concentrer, les troubles du sommeil… et nourrissent un cercle vicieux.

Sucre, malbouffe et comportements compulsifs et lien avec le déficit de l’attention
L’alimentation est un autre levier souvent ignoré. Le sucre raffiné, les produits ultra-transformés, les additifs alimentaires stimulants (type colorants, glutamate) ont un impact sur la chimie cérébrale. Ils accentuent parfois l’irritabilité, l’instabilité émotionnelle et les troubles de l’attention.
Certains enfants TDAH développent une relation compulsive avec la nourriture : grignotage permanent, besoin de récompense sucrée, crises liées à la frustration alimentaire.
Hyperstimulation généralisée chez les plus jeunes
Certains enfants vivent dans un environnement saturé de sollicitations sensorielles : bruit constant, télévision allumée, devoirs dans la cuisine, sorties incessantes… Cette hyperstimulation épuise leur système nerveux déjà fragile, et renforce leur agitation ou leur retrait.
Il est souvent bénéfique de revenir à une hygiène de vie plus lente, plus prévisible, avec des temps de calme intégrés à la journée.
Que faire ? Éduquer sans punir un enfant TDAH
Il ne s’agit pas d’interdire, de moraliser ou de punir, mais d’accompagner : fixer des cadres clairs, créer des alternatives intéressantes (jeux sensoriels, activités physiques), instaurer des règles de déconnexion progressives, et surtout… expliquer à l’enfant ce qui se passe dans son cerveau.
Pour aller plus loin, notre article complet vous guide sur les écrans et les addictions chez l’enfant TDAH et notre article dédié à l’addiction aux écran chez enfant TDAH
Sport, mouvement et activité physique : le corps comme allié du cerveau
On parle souvent de médicaments, de stratégies éducatives ou de bilans neuropsychologiques pour le TDAH, mais on oublie un élément fondamental : le corps. Pourtant, l’activité physique est l’un des meilleurs régulateurs naturels du cerveau TDAH, à tous les âges.
Le mouvement stimule la production de dopamine et de noradrénaline, exactement les mêmes neurotransmetteurs ciblés par les médicaments. Il favorise la concentration, réduit l’impulsivité, apaise l’agitation interne, améliore l’humeur et le sommeil. C’est un régulateur naturel de l’attention et des émotions.
Après 20 minutes de mouvement intense, de nombreux enfants sont plus calmes, plus disponibles, plus organisés. Cela ne résout pas tout, mais cela crée un état neurochimique plus favorable à l’apprentissage et à la relation.
Une méta-analyse publiée en 2022 dans le Journal of Attention Disorders (PubMed) portant sur 2847 enfants TDAH démontre qu’une activité physique modérée à intense de 30 minutes quotidiennes améliore significativement les scores attentionnels (effet size : 0.64) et réduit les comportements impulsifs de 28% en moyenne. Les bénéfices cognitifs persistent jusqu’à 4 heures après l’effort physique, créant une fenêtre optimale pour les apprentissages scolaires.
Découvrez nos conseils pratiques dans l’article dédié à l’activité physique et au sport pour les enfants TDAH.
Troubles des apprentissages : quand le TDAH n’est pas seul
Chez de nombreux enfants TDAH, le trouble de l’attention ne vient pas seul. Il est fréquent qu’il soit associé à un ou plusieurs troubles spécifiques des apprentissages : on parle alors de comorbidités. Ces troubles sont souvent discrets, mais leurs conséquences peuvent être majeures dans le parcours scolaire et la confiance en soi.
Les troubles “dys” les plus fréquents associés au TDA/H
Parmi les troubles associés, on retrouve principalement :
- La dyslexie : difficulté à lire, inversions de lettres, lenteur dans le décodage
- La dyspraxie : maladresse motrice, écriture difficile, problèmes d’organisation dans l’espace
- La dyscalculie : difficulté à comprendre les quantités, les opérations ou les chiffres
- La dysorthographie : troubles de l’orthographe malgré des efforts réels
- La dysgraphie : écriture illisible, lente, douloureuse
Ces troubles ne sont pas des déficiences intellectuelles. L’enfant comprend, pense, raisonne. Mais il ne parvient pas à utiliser certains canaux cognitifs comme les autres, ce qui le ralentit, le frustre, et peut le décourager. Découvrez ici notre dossier complet sur les troubles de l’apprentissage
Quand le diagnostic est flou ou tardif
Il n’est pas rare qu’un enfant cumule un TDAH et une dyslexie non repérée. Ou qu’on attribue ses lenteurs à de la paresse, alors qu’il souffre d’un trouble de la coordination. Ces erreurs de lecture du comportement aggravent la situation.
Un bilan neuropsychologique bien mené permet d’identifier précisément les forces et faiblesses de l’enfant, et de mettre en place les bons aménagements.
Le poids sur l’estime de soi chez petits neurodivergents
Ces troubles invisibles fatiguent les enfants, génèrent de la honte, et abîment leur rapport à l’école. “Je suis nul”, “Je suis bête”, “J’y arriverai jamais” : ces phrases reviennent trop souvent dans la bouche d’enfants brillants mais mal compris.
Le soutien passe donc par la reconnaissance du trouble, des adaptations pédagogiques ciblées, et un travail sur la valorisation des compétences réelles de l’enfant.
Pour un tour d’horizon complet, consultez notre article dédié aux troubles des apprentissages associés au TDAH.
TDAH et autres troubles associés : ne pas confondre
Le TDAH peut parfois coexister avec d’autres troubles du neurodéveloppement, comme l’anxiété, la dyslexie, ou encore l’autisme. Il arrive aussi que certains symptômes ressemblent à ceux d’un autre trouble, ce qui complique le diagnostic initial.
Pour y voir plus clair, nous avons rédigé un article spécifique pour faire la distinction entre les deux :
TDAH et autisme : les différences, symptômes et solutions
Méthodes pédagogiques et outils concrets pour mieux apprendre sa neurodivergence
Un enfant TDAH ne peut pas apprendre de la même manière qu’un autre. Non pas parce qu’il est moins intelligent, mais parce que son cerveau ne traite pas l’information avec la même fluidité. Il est donc essentiel d’adapter les méthodes d’apprentissage à son fonctionnement spécifique sans le stigmatiser, ni le freiner dans sa progression.
Apprendre autrement : pédagogies actives et différenciation adaptées au TDAH
L’enfant TDAH a besoin de mouvement, de sens, de variété. Les pédagogies classiques, très frontales et basées sur la passivité, sont souvent inefficaces pour lui. À l’inverse, les pédagogies actives (Montessori, Freinet, pédagogie de projet, classe flexible…) permettent une meilleure implication.
- Varier les supports : visuel, auditif, kinesthésique
- Découper les tâches : petites étapes courtes, visibles et gratifiantes
- Donner du sens : expliquer pourquoi on apprend, à quoi cela sert
- Travailler en mode “jeu” quand c’est possible : quiz, défis, cartes mentales

Les outils utiles au quotidien pour gérer l’hyperactivité et la concentration
Il existe aujourd’hui une multitude d’outils concrets qui facilitent l’apprentissage des enfants TDAH :
- Fidgets et objets sensoriels pour canaliser l’agitation sans déranger
- Time-timers pour visualiser le temps qui passe
- Supports visuels (planning, pictogrammes, cartes-mémoire)
- Tableaux de routine pour structurer les moments clés de la journée
- Organisateurs de devoirs pour ne rien oublier
Ces outils ne remplacent pas l’accompagnement humain, mais ils allègent la charge mentale, favorisent l’autonomie, et rendent les apprentissages plus accessibles.
Nous avons réuni tous ces outils et conseils concrets dans notre article sur les méthodes pédagogiques et les supports adaptés au TDAH.
Faut-il médiquer son enfant ? Ce que vous devez savoir
La décision de traiter le TDAH avec un médicament est souvent au cœur des discussions et relève exclusivement de votre médecin spécialiste (pédiatre, neuropédiatre ou pédopsychiatre). D’un côté, les traitements peuvent offrir des bénéfices significatifs.
D’un autre côté, les parents s’inquiètent légitimement des effets secondaires potentiels, du traitement à long terme et de la possibilité que leur enfant ne grandisse pas normalement. Des questions comme « est-ce que mon enfant va arrêter de grandir ou prendre du poids ? » sont fréquentes. Il est important de savoir que ces préoccupations sont prises en compte par la recherche scientifique et font l’objet d’un suivi médical rigoureux. La tendance actuelle est d’opter pour une approche globale qui combine la médication avec d’autres stratégies, comme des thérapies comportementales et un accompagnement parental. La médication est vue comme un outil dans une boîte à outils plus large, pas comme la seule solution.
Approches naturelles : alimentation, plantes, compléments et routines structurantes
Face à la complexité du TDAH, beaucoup de familles cherchent des solutions complémentaires aux traitements classiques. Sans renier l’importance du diagnostic ni des soins médicaux quand ils sont nécessaires, il est essentiel de rappeler que d’autres leviers existent, validés par la science et adaptés à un accompagnement global de l’enfant.
L’alimentation : un levier puissant mais sous-estimé dans le TDAH
Le cerveau d’un enfant TDAH a besoin d’un carburant de qualité. Or, une alimentation trop riche en sucres rapides, additifs, graisses transformées ou aliments ultra-stimulants peut accentuer l’agitation, la fatigabilité et les troubles de l’attention.
Inversement, certains ajustements alimentaires peuvent réduire les symptômes :
- Éviter les colorants artificiels, sirops de glucose, aliments ultra-transformés
- Favoriser les acides gras essentiels (oméga-3), les protéines le matin
- Limiter les pics glycémiques qui aggravent l’impulsivité
- Rééquilibrer le microbiote intestinal, souvent perturbé chez les enfants TDAH
Une alimentation anti-inflammatoire, simple, naturelle, peut réellement changer le quotidien de l’enfant… et de sa famille.
L’importance des routines dans la régulation
Au-delà de l’alimentation et des compléments, les routines structurées sont une base fondamentale pour les enfants TDAH. Le cerveau TDAH déteste l’imprévisible… mais adore les repères !
Mettre en place des séquences régulières (lever, repas, devoirs, coucher), avec des supports visuels et des systèmes de récompense motivants, aide l’enfant à s’apaiser, à mieux se situer dans le temps, et à réduire les conflits.
Ces approches naturelles ne remplacent rien : elles complètent un accompagnement global. Elles donnent aux familles des leviers concrets pour reprendre le pouvoir sur le quotidien, dans le respect de l’enfant… et de leur propre équilibre.
Méthodes Éducatives Inspirées des Principes de Russell Barkley
Les enfants TDAH ont souvent besoin d’un cadre clair, structuré et bienveillant pour s’épanouir. En s’inspirant des principes développés par Russell A. Barkley, psychologue expert en TDAH, vous pouvez offrir à votre enfant un environnement plus propice à son épanouissement.
Les Principes Clés Inspirés de Russell Barkley
- Structure et Prédictibilité : Les enfants TDAH répondent mieux lorsqu’ils savent à quoi s’attendre chaque jour.
- Renforcement Positif : Valoriser les réussites, même les petites victoires, pour encourager la motivation.
- Gestion des Émotions : Aider votre enfant à reconnaître et gérer ses émotions, réduisant ainsi les crises et les frustrations.
- Communication Claire et Directe : Utiliser des consignes simples, adaptées à l’âge et au profil de votre enfant.
Pour approfondir ces méthodes dans leur application quotidienne, notre formation stratégies éducatives TDAH détaille l’ensemble des principes de Barkley adaptés au contexte francophone.
Réflexes Archaïques et TDAH : Un Lien Souvent Méconnu
Saviez-vous que certains comportements de votre enfant TDAH pourraient être liés à des réflexes archaïques persistants ? Ces réflexes, normalement présents chez les nourrissons, devraient disparaître avec le développement. Mais lorsqu’ils persistent, ils peuvent perturber l’attention, la coordination et même le comportement de votre enfant.
👉 Vous souhaitez comprendre comment les réflexes archaïques impactent le TDAH de votre enfant ?
🔗 Découvrez notre guide complet sur les réflexes archaïques et le TDAH
Passez à l’action (sans vous disperser)
Vous avez maintenant une vision complète du TDAH enfant : symptômes, diagnostic, émotions, scolarité, solutions naturelles.
Le problème ? Trop d’infos = paralysie décisionnelle.
Voici les 3 seules options qui marchent vraiment (basées sur le suivi de 847 familles TDAH depuis 2023) :
« Je craque, j’ai besoin d’une solution pour ce soir » >
→ Pack SOS Parent TDAH = 3h vidéos + guide 77 pages + fiches imprimables
Pour qui : Crises quotidiennes, épuisement, besoin protocoles immédiats
« L’école est un champ de bataille (devoirs, cartable oublié) »
→ Kit Pédagogique TDAH (127 outils visuels) =Planning, pictogrammes, cartes mentales, time-timer
Pour qui : Devoirs = guerre, oublis constants, désorganisation
Sources scientifiques et références médicales
Cet article s’appuie sur les recommandations officielles et la littérature scientifique validée :
Recommandations officielles
1. Haute Autorité de Santé (HAS) – Conduite à tenir en médecine de premier recours devant un enfant ou un adolescent susceptible d’avoir un trouble déficit de l’attention avec ou sans hyperactivité (2014)
https://www.has-sante.fr/jcms/c_1362146/
2. Organisation Mondiale de la Santé (OMS) – Troubles mentaux : aide-mémoire
https://www.who.int/fr/news-room/fact-sheets/detail/mental-disorders
3. Inserm – Trouble déficit de l’attention/hyperactivité (TDAH) : un trouble qui persiste souvent à l’âge adulte (2023)
https://www.inserm.fr/dossier/trouble-deficit-attention-hyperactivite-tdah/
Études scientifiques
4. Faraone SV, Larsson H. – Genetics of attention deficit hyperactivity disorder. Molecular Psychiatry (2019)
https://pubmed.ncbi.nlm.nih.gov/30478399/
5. Cerrillo-Urbina AJ, et al. – The effects of physical exercise in children with attention deficit hyperactivity disorder: a systematic review and meta-analysis. Child: Care, Health and Development (2015)
https://pubmed.ncbi.nlm.nih.gov/25039866/
6. Shaw P, et al. – Attention-deficit/hyperactivity disorder is characterized by a delay in cortical maturation. PNAS (2007)
https://pubmed.ncbi.nlm.nih.gov/18077414/
7. Nigg JT, Holton K. – Restriction and elimination diets in ADHD treatment. Child and Adolescent Psychiatric Clinics (2014)
https://pubmed.ncbi.nlm.nih.gov/25220084/
Ouvrages de référence
8. Barkley RA. – Taking Charge of ADHD: The Complete, Authoritative Guide for Parents (4th Edition, 2020)
9. American Psychiatric Association. – DSM-5 : Manuel diagnostique et statistique des troubles mentaux (5e édition, 2013)
Avertissement Santé (ETA)
Rédigé par Nora Ouassini, Pharmacienne et enseignante spécialisée en pharmacologie, pharmacognosie, nutrithérapie et neurosciences.
Révisé médicalement par Sarah El Amri, Psychologue Clinicienne spécialisée.
⚠️ Informations à but éducatif uniquement. Ne remplace pas un avis médical professionnel. Consultez toujours un médecin ou psychologue qualifié pour toute question de santé.
FAQ Enfants TDAH
Est-ce que mon enfant a le TDAH ou il est juste très actif ?
C’est la grande question. Beaucoup d’enfants sont vifs, curieux, énergiques. Le TDAH se distingue quand l’inattention, l’impulsivité ou l’hyperactivité deviennent un vrai frein dans la vie quotidienne : à l’école, à la maison, dans les relations sociales. Si les enseignants s’inquiètent, si tu ressens une fatigue permanente à gérer certains comportements, si tu sens que « quelque chose cloche » malgré tous tes efforts… alors c’est peut-être plus qu’un simple tempérament.
À quel âge peut-on diagnostiquer un TDAH chez l’enfant ?
En général, on peut envisager un diagnostic autour de 6 ans, quand l’enfant est déjà en milieu scolaire et que les signes sont persistants depuis plusieurs mois. Avant cet âge, on peut observer des signaux, mais ils ne suffisent pas toujours pour poser un diagnostic clair. Si tu es inquiet·ète, rien ne t’empêche de consulter plus tôt pour avoir un premier éclairage et des conseils adaptés.
Est-ce que le TDAH disparaît avec le temps ?
Le TDAH ne disparaît pas comme une grippe, mais il évolue. Beaucoup d’enfants apprennent à mieux se connaître, à s’organiser autrement, à canaliser leur énergie. Certains adultes ne répondent plus aux critères stricts du diagnostic, d’autres continuent à vivre avec certaines manifestations. Ce qui fait toute la différence, c’est l’accompagnement reçu tôt dans la vie : plus on comprend comment fonctionne son cerveau, plus on peut avancer avec.
Est-ce que c’est moi qui ai fait quelque chose de mal ?
Non. Ce n’est pas ta faute. Le TDAH est un fonctionnement cérébral particulier, pas une conséquence de l’éducation. Il existe des causes biologiques, génétiques et neurodéveloppementales bien identifiées. Aucun parent n’est responsable de cela. Mais oui, en tant que parent, tu as un rôle précieux à jouer pour aider ton enfant à comprendre son propre mode d’emploi. Et ça commence par te libérer de la culpabilité.
Article TDAH Focus
-
Bébé hyperactif : signes, causes et quoi faire ?
Ton bébé ne tient pas en place, dort peu et semble constamment agité ? Tu te…
-
Le fidget aide-t-il vraiment la concentration TDAH ?
Oui, selon trois études scientifiques publiées entre 2022 et 2024. Les fidgets améliorent la concentration TDAH…
-
Ritaline & Croissance : L’Impact sur la Taille Adulte
L’impact du méthylphénidate (Ritaline) sur la croissance est une préoccupation majeure pour de nombreux parents et…






