TDAH et Troubles Alimentaires Adultes : Hyperphagie Compulsion Médicaments
Vous dévorez tout le soir quand Ritaline ne fait plus effet. Vous sautez repas midi puis crise compulsive 19h. 30% adultes TDAH développent troubles alimentaires (hyperphagie boulimie anorexie) liés impulsivité dysrégulation émotionnelle médicaments stimulants (Nazar et al., 2016). Ce n’est pas manque volonté. C’est neurobiologie cerveau TDAH perturbant régulation appétit récompense.
Nora Ouassini, Pharmacienne enseignante pharmacologie. En 17 ans accompagnement adultes TDAH, j’observe quotidiennement comment troubles alimentaires non-diagnostiqués sabotent énergie concentration régulation émotionnelle.
Ces troubles s’inscrivent dans problématique nutritionnelle globale détaillée dans notre guide complet alimentation TDAH.
Cet article expose lien TDAH troubles alimentaires adultes, impact médicaments appétit, stratégies reprendre contrôle alimentation.

En bref: Troubles alimentaires TDAH adultes : risque 3-6x supérieur population générale, hyperphagie boulimique (binge eating) plus fréquent lié impulsivité recherche dopamine, médicaments stimulants (méthylphénidate atomoxétine) coupent appétit 60-70% patients créant cycles restriction-compulsion, dysrégulation émotionnelle pousse alimentation compensatoire stress anxiété, carences micronutriments (fer zinc magnésium oméga-3) aggravent symptômes TDAH. Gestion nécessite routines alimentaires structurées régulation émotionnelle adaptation traitements.
⚠️ Avertissement Santé : Informations à but éducatif uniquement. Troubles alimentaires nécessitent accompagnement professionnel (médecin, psychologue, nutritionniste). Ne jamais modifier traitement médical sans avis médical. Si pensées suicidaires ou comportements dangereux, contactez urgences (15) ou ligne écoute (3114).
Sommaire
- Pourquoi les adultes atteints de TDAH sont-ils plus à risque de troubles alimentaires ?
- Les troubles alimentaires les plus fréquents chez les adultes TDAH
- TDAH, Ritaline et perte d’appétit : comprendre l’effet anorexique des stimulants
- Stratégies pour gérer les troubles alimentaires associés au TDAH
- TDAH, alimentation et neurotransmetteurs : ce que vous mangez impacte vos symptômes
- Ressources et accompagnement
- Conclusion : ce n’est pas une faiblesse, c’est un signal
Pourquoi les adultes TDAH sont-ils plus vulnérables aux troubles alimentaires ?
Adultes TDAH risque 3-5x supérieur troubles alimentaires population générale. Mécanismes identifiés : impulsivité réduit contrôle inhibiteur (envie devient acte sans filtre), dysrégulation émotionnelle pousse alimentation émotionnelle compensation stress anxiété vide intérieur, déficit dopamine recherche stimulation immédiate nourriture hyperpalatable sucrée grasse activant circuits récompense, médicaments stimulants perturbent signaux faim créant désorganisation alimentaire. Majorité adultes TDAH accompagnés décrivent grignotage automatique lié stress ennui (Nazar 2016).
Adultes TDAH ont risque 3 à 5 fois plus élevé développer troubles alimentaires que population générale. Plusieurs mécanismes neurobiologiques expliquent vulnérabilité accrue.
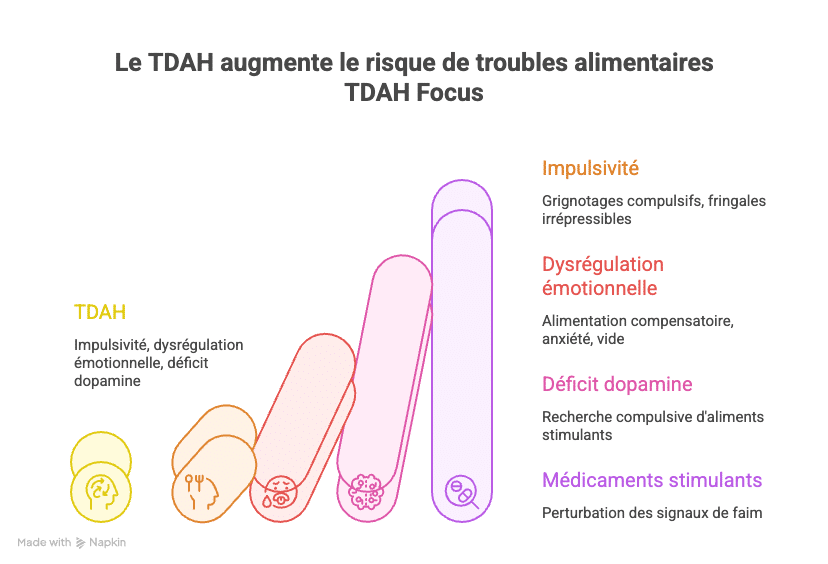
Impulsivité et contrôle inhibiteur défaillant
TDAH lié réduction contrôle inhibiteur. Résultat : envie devient acte sans filtre ni délai. Cela entraîne :
- Grignotages compulsifs automatiques
- Fringales irrépressibles impossibles ignorer
- Prises alimentaires sans faim réelle physiologique
- Cycles culpabilité puis rechute compulsive
Ce n’est pas question volonté. C’est question régulation attention émotions signaux corporels faim satiété.
Dysrégulation émotionnelle et alimentation compensatoire
Quand émotions débordent, cerveau cherche régulateur rapide immédiat. Pour beaucoup adultes TDAH, nourriture devient anesthésiant émotionnel :
- Manger calmer anxiété tension intérieure
- Manger éviter vide intérieur ennui
- Manger automatisme face stress surcharge mentale
- Manger compenser frustrations échecs quotidiens
Déficit dopamine et recherche stimulation alimentaire
Cerveau TDAH présente déficit dopamine neurotransmetteur récompense motivation. Nourriture hyperpalatable (sucrée grasse salée) active puissamment circuits récompense libérant dopamine instantanée.
Résultat : recherche compulsive aliments stimulants compensation neurochimique déficit dopamine chronique. Addiction alimentaire neurobiologique pas faiblesse caractère.
Méta-analyse publiée International Journal of Eating Disorders confirme risque troubles alimentaires 3-5x supérieur adultes TDAH.Quels troubles alimentaires sont les plus fréquents chez les adultes TDAH ?
Quels troubles alimentaires sont les plus fréquents chez les adultes TDAH ?
Hyperphagie boulimique (binge eating) trouble plus associé TDAH adultes prévalence 3x supérieure : épisodes consommation excessive perte contrôle sans compensation (vomissements jeûne), déclenchés émotions fortes tension mentale. Boulimie nerveuse crises suivies comportements compensatoires (vomissements provoqués jeûnes sportifs extrêmes). Anorexie mentale rare mais existante liée surcompensation perfectionniste recherche contrôle absolu quotidien chaotique. Femmes TDAH rapportent souvent cycles restriction-compulsion non diagnostiqués (Kaisari 2017).

Trois troubles alimentaires principaux touchent adultes TDAH avec prévalences variables selon profils. Troubles peuvent alterner ou se superposer dans temps.
Beaucoup d’adultes Diagnostiqués ou doute de TDAH se rendent compte de leur alimentation a un effet sur leur qualité de vie. C’est pour ça qu’il faut de bonnes habitudes alimentaires, éviter les aliments inadaptés et privilégier les aliments amis. Nous avons tout résumé dans un book facile à lire. Livre alimentation Adulte TDAH ici

Hyperphagie boulimique (Binge Eating Disorder)
Trouble alimentaire plus fréquent adultes TDAH. Prévalence 3 fois supérieure population générale. Se manifeste par :
- Épisodes consommation excessive rapide grandes quantités nourriture
- Sentiment perte contrôle pendant crise (impossible arrêter)
- Absence comportements compensatoires (pas vomissements ni jeûne)
- Culpabilité honte dégoût soi après épisode
- Crises déclenchées émotion forte (stress anxiété colère ennui)
Impulsivité TDAH + besoin stimulation immédiate + alimentation émotionnelle = cocktail explosif hyperphagie.
Boulimie nerveuse
Crises alimentaires suivies comportements compensatoires éliminer calories ingérées :
- Vomissements provoqués après crises
- Jeûnes excessifs jours suivants
- Pratique sportive extrême compulsive
- Abus laxatifs diurétiques
Trouble souvent masqué adultes actifs particulièrement femmes perfectionnistes. Poids peut rester stable malgré cycles boulimiques.
Anorexie mentale restrictive
Rare mais pas inexistante adultes TDAH. Peut être liée :
- Surcompensation perfectionniste hypercontrôle alimentaire
- Peur extrême échec regard social jugement
- Recherche contrôle absolu sur quotidien perçu chaotique
- Rigidité cognitive règles alimentaires strictes rassurantes
Anorexie peut émerger adolescence non diagnostiquée TDAH puis persister âge adulte masquée.
« Vous n’avez pas rentrer case diagnostique pour légitimer souffrance. Ce qui compte comprendre ce qui se passe et agir. » — Sarah El Amri, Psychologue Clinicienne TDAH Focus
Source : NICE Guidelines – ADHD diagnosis and management
Les troubles alimentaires diffèrent-ils entre enfants et adultes TDAH ?
Troubles alimentaires adultes vs enfants TDAH radicalement différents. Adultes développent principalement troubles compulsifs (hyperphagie boulimie anorexie) liés impulsivité recherche dopamine compensation émotionnelle médicaments stimulants. Enfants présentent surtout sélectivité alimentaire sévère 65% cas hypersensibilités sensorielles textures couleurs odeurs, crises repas parents épuisés, dysoralité oralité perturbée, refus nouveaux aliments néophobie alimentaire. Mécanismes distincts nécessitant approches différenciées.
Troubles alimentaires TDAH se manifestent différemment selon âge avec mécanismes distincts nécessitant approches spécifiques.
Adultes TDAH : Troubles compulsifs et iatrogènes
Adultes développent principalement :
- Hyperphagie boulimique liée impulsivité recherche dopamine
- Boulimie nerveuse compensation émotionnelle
- Anorexie restrictive recherche contrôle perfectionnisme
- Cycles restriction-compulsion causés médicaments stimulants
- Alimentation émotionnelle stress anxiété dépression
Enfants TDAH : Sélectivité sensorielle et crises comportementales
Enfants présentent surtout :
- Sélectivité alimentaire sévère (65% cas) refus catégorique nouveaux aliments
- Hypersensibilité sensorielle textures couleurs odeurs températures
- Crises comportementales repas parents épuisés batailles quotidiennes
- Dysoralité trouble oralité perturbée mastication déglutition
- Néophobie alimentaire peur panique nouveaux aliments
Pour stratégies spécifiques enfants sélectivité alimentaire hypersensibilités sensorielles gestion crises repas, consultez notre guide troubles alimentaires enfants TDAH.Comment les médicaments TDAH affectent-ils l’appétit et le poids ?
Médicaments stimulants TDAH (méthylphénidate lisdexamfétamine) réduisent appétit 60-70% patients adultes particulièrement tranche 10h-14h. Mécanisme : stimulation dopamine noradrénaline diminue signaux faim centrale. Résultat fréquent : zéro faim midi puis crise alimentaire soir quand effet médicament s’estompe, perte poids soudaine suivie reprise rapide, alimentation désorganisée fonction horaires prises, fonte musculaire si apports protéiques insuffisants. Atomoxétine (Strattera) non-stimulant provoque également perte appétit modérée (NICE NG87 2018).
Médicaments base méthylphénidate (Ritaline Concerta Quasym) lisdexamfétamine (Elvanse) sont stimulants système nerveux central. Agissent dopamine noradrénaline augmentant vigilance concentration mais diminuant transitoirement signaux faim.
Mécanisme effet anorexigène stimulants
Stimulants augmentent dopamine noradrénaline cerveau ce qui :
- Augmente vigilance concentration focus
- Diminue signaux faim hypothalamus
- Réduit sensations appétit particulièrement 10h-14h
- Crée satiété artificielle temporaire
Chez adultes, observation fréquente :
- Pas faim midi incapacité manger repas complet
- Perte poids soudaine 3-5kg premiers mois traitement
- Crise alimentaire compensatoire soir (17h-20h) quand effet s’estompe
- Alimentation désorganisée fonction horaires prises médicament
- Fonte musculaire si apports protéiques insuffisants chroniques
Tableau comparatif médicaments TDAH effets appétit
| Médicament | Type | Effet principal appétit | Fréquence |
|---|---|---|---|
| Ritaline / Concerta | Stimulant (méthylphénidate) | Réduction marquée appétit 10h-14h | 60-70% patients |
| Quasym LP | Stimulant LP | Perte appétit modérée forte | Fréquent |
| Elvanse (lisdexamfétamine) | Stimulant | Perte appétit + sécheresse buccale | Très fréquent |
| Strattera (atomoxétine) | Non stimulant (ISN) | Perte appétit modérée nausées | Moins fréquent |
| Bupropion | Antidépresseur dopaminergique | Réduction possible appétit | Parfois observé |
Stratégies gestion perte appétit sous traitement
Adapter timing prises : Discuter avec médecin ajustement posologie forme LP/IR selon tolérance
Fractionner repas : Collation nourrissante avant prise médicament, repas léger midi, dîner complet soir
Aliments denses rapides consommer : Smoothies protéinés, soupes riches, purées nutritives, compotes enrichies
Surveiller poids bienveillance : Pesée mensuelle sans injonction esthétique, consulter médecin si perte >5kg
Selon rapport NICE NG87 2018, 60-70% patients méthylphénidate présentent réduction significative appétit premiers mois traitement.
Quelles stratégies concrètes pour gérer les troubles alimentaires TDAH ?
Gestion troubles alimentaires TDAH nécessite approche combinée : routines alimentaires structurées (3 repas + 1-2 collations planning visuel frigo agenda timer rappels manger), régulation émotionnelle alternative alimentation (identifier déclencheurs stress solitude ennui, techniques respiration marche écriture musique, journal émotionnel 2 phrases/jour), adaptation traitement médicamenteux (observer appétit 24h parler médecin ajuster posologie forme LP/IR fractionner repas). Interventions combinées montrent meilleurs résultats réduction crises compulsives (Ptacek 2016). Adultes affichant planning visuel repas réduisent significativement compulsions.
Interventions combinées (routine alimentaire + régulation émotionnelle + adaptation traitement) montrent meilleurs résultats gestion troubles alimentaires TDAH.
Mettre en place routines alimentaires structurées
Cerveau TDAH déteste rigidité mais besoin repères stables. Comment structurer alimentation sans pression :
- Planifier visuellement : 3 repas + 1-2 collations affichés frigo ou agenda (moins charge mentale quotidienne)
- Timer rappels manger : Alarmes téléphone rappeler repas même sans faim ressentie
- Repas secours toujours prêts : Soupes congelées, plats simples micro-ondes, snacks équilibrés portée main
- Menu simple 5 options : Fiche 5 idées petits-déjeuners + 5 déjeuners rapides réduit fatigue décisionnelle
« Vous ne pouvez pas discipliner cerveau TDAH. Mais vous pouvez créer environnement qui travaille pour vous pas contre vous. » — Nora Ouassini, Pharmacienne TDAH Focus
Travailler régulation émotionnelle alternative
Émotions souvent moteur caché troubles alimentaires. Pistes testées coaching :
- Identifier déclencheurs : Stress solitude ennui surcharge sensorielle ? Observer patterns récurrents
- Régulation alternative alimentation : Respiration cohérence cardiaque, marcher 10 min, écrire émotions 2 phrases, musique apaisante
- Mini-journal émotionnel : 2 phrases/jour « Aujourd’hui stressé à cause X, mangé compulsivement 19h » = repérer patterns
- Thérapie TCC : Accompagnement psychologue spécialisé TDAH troubles alimentaires restructuration cognitive
Adulte TDAH mieux régulé émotionnellement mange souvent mieux sans même faire régime restrictif.
Adapter traitement médicamenteux si nécessaire
Effets secondaires appétit pas fatalité mais doivent être pris compte :
- Observer appétit 24h : Creux violent 17h ? Incapacité manger midi ? Noter patterns
- Parler médecin ajustements : Modifier posologie forme LP/IR timing prises peut changer drastiquement tolérance
- Fractionner repas intelligemment : Même soupe ou boisson protéinée compte apport nutritionnel
- Fenêtre médicamenteuse : Discuter possibilité pauses weekend ou adaptation horaires selon besoins
Pour organisation pratique repas batch cooking réduction charge mentale quotidienne, consultez notre guide organisation cuisine TDAH.
Comment alimentation influence-t-elle neurotransmetteurs et symptômes TDAH ?
Neurotransmetteurs (dopamine noradrénaline sérotonine) synthétisés à partir alimentation. Tyrosine (viande œufs légumineuses) précurseur dopamine concentration, fer zinc magnésium oméga-3 cofacteurs essentiels synthèse neurotransmetteurs. Carences fréquentes adultes TDAH (80% présentent minimum 2 carences micronutritionnelles) aggravent symptômes inattention fatigue dysrégulation émotionnelle. Adultes sous traitement négligeant protéines petit-déjeuner rapportent plus crashes attentionnels (Rucklidge 2013). Sucre provoque pics insuline chutes brutales créant cercle vicieux fatigue irritabilité craving compulsif.
Dopamine noradrénaline sérotonine ne viennent pas nulle part. Synthétisés à partir ce que vous mangez ou pas.
Alimentation amplificateur trouble si déséquilibrée
Chez personne TDAH équilibre neurochimique déjà fragile. Si en plus :
- Appétit réduit traitement
- Repas sautés désorganisés
- Nutrition pauvre protéines oméga-3 fer zinc magnésium
Alors carences s’installent symptômes explosent :
- Plus fatigue chronique épuisement
- Moins concentration focus attention
- Émotions fleur peau irritabilité anxiété
- Crises impulsives sucre → hypoglycémie → crash → rechute
Étude française (ARFID-TDAH 2022) montre 80% adultes TDAH difficulté alimentaire présentent minimum 2 carences micronutritionnelles impactant synthèse neurotransmetteurs.
Tableau nutriments clés cerveau TDAH régulé
| Nutriment | Rôle neurotransmetteurs | Carence fréquente TDAH | Sources alimentaires |
|---|---|---|---|
| Tyrosine | Précurseur dopamine noradrénaline | Oui (régime pauvre protéines) | Viande, œufs, poisson, légumineuses |
| Magnésium | Régulation excitabilité neuronale | Oui (stress, sucre) | Amandes, légumes verts foncés, chocolat noir |
| Fer | Cofacteur tyrosine hydroxylase (dopamine) | Oui (femmes, végétariens) | Foie, viande rouge, lentilles, tofu |
| Oméga-3 EPA/DHA | Fluidité membranes neuronales | Très fréquent | Poissons gras, noix, huile colza |
| Zinc | Cofacteur enzymatique neurotransmission | Fréquent | Huîtres, céréales complètes, graines courge |
Cercle vicieux sucre aggravation symptômes
Beaucoup adultes TDAH :
- Sucre utilisé régulateur émotionnel compensation stress
- Provoque pics insuline puis chutes brutales → fatigue irritabilité craving
- Cercle vicieux physiologique pas psychologique
Pour protocoles supplémentation micronutriments dosages précis analyses sanguines, consultez notre guide compléments alimentaires TDAH.
Formation Nutrition TDAH : Reprendre Contrôle Alimentation
Cet article expose mécanismes troubles alimentaires TDAH. Mais comment concrètement structurer repas éviter carences gérer appétit sous traitement ?
- Protocoles gestion troubles alimentaires TDAH (hyperphagie boulimie restriction cycles compulsifs)
- Routines alimentaires structurées anti-surcharge (planning visuel repas batch cooking meal prep)
- Gestion appétit sous médicaments stimulants (timing repas fractionner collations stratégiques)
- Correction carences micronutriments (fer zinc magnésium oméga-3 dosages analyses)
- Régulation émotionnelle alternative alimentation (techniques concrètes journal émotionnel TCC)
Conçu par Nora Ouassini, PharmD
Pharmacienne enseignante pharmacologie, nutrithérapie. 17 ans accompagnement adultes TDAH troubles alimentaires.
Accéder à la Formation Nutrition TDAH
Avertissement Santé (ETA)
Rédigé par Nora Ouassini, Pharmacienne et enseignante spécialisée en pharmacologie, pharmacognosie, nutrithérapie et neurosciences.
Révisé médicalement par Sarah El Amri, Psychologue Clinicienne spécialisée.
⚠️ Informations à but éducatif uniquement. Ne remplace pas un avis médical professionnel. Consultez toujours un médecin ou psychologue qualifié pour toute question de santé.
FAQ TDAH et trouble alimentaires
Pourquoi les personnes TDAH mangent-elles trop ?
L’impulsivité TDAH réduit le contrôle inhibiteur : une envie devient un acte sans filtre. La dysrégulation émotionnelle pousse aussi à manger pour calmer le stress ou l’anxiété. Ce n’est pas un manque de volonté mais un fonctionnement neurologique différent.
La Ritaline coupe-t-elle l’appétit ?
Oui. Le méthylphénidate (Ritaline, Concerta) réduit l’appétit chez 60 à 70% des patients, surtout entre 10h et 14h. L’effet diminue en fin de journée, provoquant souvent des fringales compensatoires le soir.
Quel est le lien entre TDAH et hyperphagie boulimique ?
Les adultes TDAH ont un risque 3 fois plus élevé d’hyperphagie boulimique. L’impulsivité, le besoin de stimulation immédiate et l’alimentation émotionnelle expliquent ce lien. C’est le trouble alimentaire le plus fréquent chez les TDAH.
Quelle alimentation pour un cerveau TDAH ?
Privilégier les protéines (tyrosine pour la dopamine), les oméga-3, le magnésium, le fer et le zinc. Éviter les pics de sucre qui aggravent l’inattention. Fractionner les repas aide à stabiliser l’énergie et l’humeur tout au long de la journée.
Bibliographie scientifiques
Nazar, B. P., Bernardes, C., Peachey, G., Sergeant, J., Mattos, P., & Treasure, J. (2016). The risk of eating disorders comorbid with attention-deficit/hyperactivity disorder: A systematic review and meta-analysis. International Journal of Eating Disorders, 49(12), 1045-1057.
Kaisari, P., Dourish, C. T., & Higgs, S. (2017). Attention Deficit Hyperactivity Disorder (ADHD) and disordered eating behaviour: A systematic review and a framework for future research. Clinical Psychology Review, 53, 109-121.
National Institute for Health and Care Excellence. (2018). Attention deficit hyperactivity disorder: diagnosis and management (NICE guideline NG87). https://www.nice.org.uk/guidance/ng87
Ptacek, R., Kuzelova, H., & Stefano, G. B. (2016). Dopamine D4 receptor gene DRD4 and its association with psychiatric disorders. Medical Science Monitor, 17(9), RA215-RA220.
Rucklidge, J. J., & Kaplan, B. J. (2013). Broad-spectrum micronutrient formulas for the treatment of psychiatric symptoms: a systematic review. Expert Review of Neurotherapeutics, 13(1), 49-73.
Haute Autorité de Santé. (2021). Trouble déficit de l’attention avec ou sans hyperactivité (TDAH) : repérer la souffrance, accompagner l’enfant et la famille. https://www.has-sante.fr
Cortese, S., Moreira-Maia, C. R., St Fleur, D., Morcillo-Peñalver, C., Rohde, L. A., & Faraone, S. V. (2016). Association between ADHD and obesity: A systematic review and meta-analysis. American Journal of Psychiatry, 173(1), 34-43.
Articles TDAH Focus
-
TDAH et Fatigue : Pourquoi 73% des adultes souffrent d’épuisement chronique ?
Les données cliniques croisées indiquent que 73% des adultes TDAH rapportent une fatigue persistante que le…
-
Plantes & TDAH : Le Guide Naturel pour le Sommeil et le Stress
Utiliser des plantes adaptogènes et calmantes est une stratégie validée par la science pour apaiser le…
-
Caféine et TDAH : L’Effet Paradoxal Expliqué (+ Aliments à Éviter)
Chez les adultes TDAH, la caféine produit effets paradoxaux imprévisibles : amélioration brève concentration pour certains,…
-
TDAH : les aliments à éviter pour adultes et enfants
Introduction TDAH et alimentation sont étroitement liés. Une nutrition adaptée peut réduire l’hyperactivité, améliorer la concentration…




