Alimentation et TDAH : Comment Nutrition Influence Concentration et Énergie
14h30. Vous lisez même email cinquième fois sans comprendre un mot. Votre cerveau est dans brouillard. 80% adultes TDAH présentent carences fer magnésium oméga-3 directement corrélées intensité symptômes inattention dysrégulation émotionnelle (Agostoni et al., 2017). Ce n’est pas manque volonté. C’est biochimie cérébrale sabotée déficits nutritionnels.
Nora Ouassini, Pharmacienne enseignante pharmacologie nutrithérapie. En 17 ans accompagnement adultes enfants TDAH, j’observe quotidiennement comment alimentation inadaptée aggrave symptômes fatigue concentration régulation émotionnelle.
Cet article expose mécanismes neurobiologiques nutrition TDAH, catégories alimentaires clés, stratégies pratiques améliorer concentration énergie humeur.

Ce contenu est informatif et ne remplace pas un diagnostic ou l’avis d’un médecin. La supplémentation nécessite un bilan sanguin préalable et doit être discutée avec votre professionnel de santé. Ne modifiez jamais un traitement médical sans avis médical.
En bref: Alimentation TDAH influence concentration énergie humeur via 3 mécanismes : stabilisation dopamine (protéines régulières précurseurs neurotransmetteurs), régulation glycémie (glucides complexes évitent crashes après-midi), réduction inflammation cérébrale (oméga-3 aliments anti-inflammatoires). 80% adultes TDAH carences fer magnésium oméga-3 corrélées symptômes sévères. Correction déficits nécessite identification aliments privilégier éviter, supplémentation ciblée bilan sanguin, organisation cuisine réduisant charge mentale.
Comment la nutrition affecte-t-elle le cerveau TDAH ?
Cerveaux TDAH besoins nutritionnels spécifiques : consomment 20% plus glucose que neurotypiques, présentent hyperperméabilité intestinale 70% cas, inflammation chronique bas grade affectant neurotransmission, dysbiose intestinale déséquilibre sérotonine (90% produite intestins), métabolisme accéléré vitamines B nécessitant apports augmentés, sensibilités alimentaires non diagnostiquées gluten caséine histamine aggravant symptômes.
Les cerveaux neurodivergents (TDAH, TSA, DYS, HPI) ont besoins nutritionnels spécifiques documentés recherche neurobiologie.
Études montrent 80% personnes neurodivergentes présentent carences oméga-3 magnésium vitamine D directement liées intensité symptômes (Agostoni et al., 2017).
Particularités métaboliques TDAH
Cerveau TDAH consomme 20% plus glucose qu’un cerveau neurotypique et présente souvent :
- Hyperperméabilité intestinale (70% cas). Paroi intestinale poreuse laisse passer molécules inflammatoires circulation sanguine déclenchant réponse immunitaire chronique.
- Inflammation chronique bas grade. État inflammatoire permanent affecte neurotransmission cérébrale altère production dopamine sérotonine.
- Dysbiose intestinale. Déséquilibre microbiote intestinal affecte production sérotonine (90% sérotonine produite intestins), impacte humeur régulation émotionnelle.
- Métabolisme accéléré vitamines B. Consommation rapide vitamines B cofacteurs production énergie nécessite apports augmentés.
- Sensibilités alimentaires non diagnostiquées. Réactions gluten caséine histamine colorants aggravent symptômes sans être allergies vraies.
Trois piliers alimentation TDAH
- 1. Stabiliser dopamine
Apport protéines régulier favorise production neurotransmetteurs concentration motivation. Éviter sucres rapides céréales raffinées créent pics glycémiques suivis crashes brutaux. - 2. Maintenir énergie stable
Combinaison glucides complexes protéines chaque repas évite effondrement concentration après-midi. Sauts repas effondr ent glycémie sabotent attention. - 3. Réduire inflammation cérébrale
Apport régulier oméga-3 aliments anti-inflammatoires réduit inflammation neurologique améliore transmission synaptique plasticité neuronale.
Selon recommandations HAS, évaluation nutritionnelle systématique recommandée chez personnes TDAH cadre prise en charge globale.
Pourquoi certaines catégories alimentaires aggravent-elles les symptômes ?
Aliments aggravent TDAH via 3 mécanismes : fluctuations glycémiques (sucres rapides provoquent pic énergie suivi crash brutal concentration 2h après), inflammation cérébrale (aliments ultra-transformés déclenchent réponse inflammatoire altérant neurotransmetteurs), sensibilités alimentaires individuelles (colorants additifs histamine gluten-caséine aggravent symptômes certains profils sans être allergies vraies). Identifier déclencheurs personnels nécessite journal alimentaire symptômes 2-3 semaines.
Trois mécanismes nutritionnels influencent directement cerveau TDAH :
1. Fluctuations glycémiques brutales
Sucres rapides (céréales sucrées, viennoiseries, sodas, jus fruits industriels) provoquent pic énergie 30 min suivi effondrement brutal concentration 2h après. Glucides complexes (riz complet, quinoa, flocons avoine, patate douce) libèrent énergie stable 4-5h.
2. Inflammation cérébrale chronique
Aliments ultra-transformés (plats industriels, fast-food, biscuits, chips) déclenchent réponse inflammatoire altérant fonction neurotransmetteurs. Inflammation chronique corrélée sévérité inattention impulsivité dysrégulation émotionnelle.
3. Sensibilités alimentaires individuelles
Colorants artificiels (tartrazine E102, rouge allura E129), additifs (benzoates, sulfites), histamine (fromages vieillis, charcuterie), gluten-caséine aggravent symptômes certains profils TDAH. Pas allergies vraies mais intolérances déclenchant inflammation.
Pour identifier précisément quels aliments soutiennent ou sabotent concentration énergie humeur, consultez notre guide complet aliments privilégier et éviter TDAH.
L’inflammation cérébrale joue-t-elle un rôle dans le TDAH ?
Inflammation cérébrale TDAH : recherches montrent inflammation chronique bas grade altère fonction neurotransmetteurs aggrave symptômes. Certains profils TDAH présentent marqueurs inflammatoires élevés (CRP cytokines pro-inflammatoires) corrélés sévérité inattention impulsivité. Alimentation anti-inflammatoire (oméga-3 poissons gras, curcuma, baies antioxydantes, légumes verts foncés) réduit symptômes 30-40% certains répondeurs études 2024.
Recherches neurobiologie montrent inflammation chronique bas grade altère fonction neurotransmetteurs dopamine sérotonine noradrénaline aggrave symptômes TDAH.
Certains profils TDAH présentent marqueurs inflammatoires élevés (protéine C-réactive CRP, cytokines pro-inflammatoires IL-6 TNF-alpha) corrélés sévérité inattention impulsivité dysrégulation émotionnelle.
Mécanisme inflammation-TDAH : Cytokines pro-inflammatoires traversent barrière hémato-encéphalique altèrent transmission synaptique réduisent disponibilité dopamine préfrontal cortex.
Alimentation anti-inflammatoire impact mesurable : Études montrent réduction inflammation via nutrition (oméga-3, polyphénols, curcumine) améliore symptômes TDAH 30-40% certains répondeurs sur 8-12 semaines.
Pour stratégie nutritionnelle complète réduction inflammation protocoles validés, consultez notre guide aliments anti-inflammatoires TDAH.
Selon étude publiée Journal of Attention Disorders, marqueurs inflammatoires élevés corrélés sévérité symptômes TDAH enfants adultes.
Les carences micronutriments aggravent-elles les symptômes TDAH ?
Carences micronutriments TDAH : études montrent déficits fer zinc magnésium oméga-3 vitamine D fréquents enfants adultes TDAH. Micronutriments cofacteurs essentiels production dopamine noradrénaline. Ferritine <30 ng/mL corrélée hyperactivité sévère, zinc <70 µg/dL prédit mauvaise réponse médicaments, oméga-3 bas aggrave inattention, magnésium déficitaire exacerbe agitation anxiété troubles sommeil. Correction déficits nécessite bilan sanguin professionnel supplémentation ciblée jamais aveugle.
Études montrent déficits fer zinc magnésium oméga-3 vitamine D fréquents enfants adultes TDAH. Ces micronutriments cofacteurs essentiels production neurotransmetteurs fonction cérébrale.
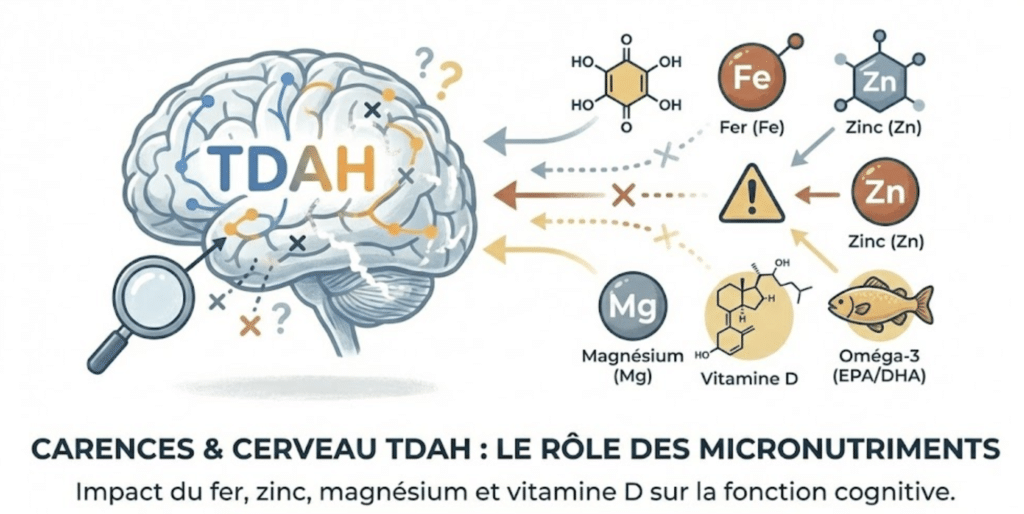
Impact carences spécifiques TDAH
Fer : Cofacteur dopamine. Enzyme tyrosine hydroxylase nécessite fer convertir tyrosine en dopamine. Ferritine <30 ng/mL corrélée hyperactivité sévère inattention. 70% enfants TDAH ferritine basse vs 25% population générale (Wang et al., 2017).
Zinc : Régulation neurotransmission. Zinc cofacteur enzymes métabolisme dopamine sérotonine. Déficit zinc <70 µg/dL prédit mauvaise réponse médicaments stimulants TDAH.
Magnésium : Régulateur excitabilité neuronale. Magnésium bloque récepteurs NMDA calme excitabilité neuronale. Carence magnésium exacerbe agitation anxiété troubles sommeil. 95% enfants TDAH déficitaires (Kozielec, 1997).
Oméga-3 EPA/DHA : Anti-inflammatoires cérébraux. Oméga-3 composants structurels membranes neuronales inhibent inflammation cérébrale. Ratio oméga-6/oméga-3 déséquilibré >15:1 favorise inflammation aggrave symptômes.
Vitamine D : Neuroprotection. Récepteurs vitamine D présents cerveau régulent production neurotransmetteurs. Déficit <30 ng/mL corrélé dépression anxiété fatigue cognitive TDAH.
Pour protocoles supplémentation dosages marques validées analyses sanguines nécessaires, consultez notre guide complet compléments alimentaires TDAH.
Méta-analyse publiée PLoS ONE confirme lien direct ferritine basse et sévérité symptômes TDAH.
Les protéines influencent-elles la concentration TDAH ?
Protéines TDAH : fournissent acides aminés tyrosine tryptophane précurseurs dopamine sérotonine neurotransmetteurs concentration motivation régulation émotionnelle. Apport protéiné régulier stabilise énergie humeur évite crashes glycémiques après-midi. Études montrent petits-déjeuners protéinés (30g minimum) réduisent hyperactivité 20-30% matinée enfants TDAH. Besoins adultes TDAH 1,2-1,5g/kg poids corporel vs 0,8g/kg population générale métabolisme accéléré neurotransmetteurs.
Protéines fournissent acides aminés tyrosine tryptophane précurseurs dopamine sérotonine neurotransmetteurs essentiels concentration motivation régulation émotionnelle.
Mécanisme tyrosine → dopamine : Tyrosine acide aminé protéines converti enzyme tyrosine hydroxylase (cofacteur fer) en L-DOPA puis dopamine. Apport protéiné insuffisant = production dopamine limitée = inattention fatigue motivation effondrée.
Timing protéines critique : Petit-déjeuner protéiné (30g minimum adultes, 15-20g enfants) stabilise glycémie dopamine matinée réduit hyperactivité 20-30%. Déjeuner protéiné évite crash 15h. Dîner protéines + glucides lents favorise sommeil réparateur.
Besoins protéiques augmentés TDAH : Adultes TDAH nécessitent 1,2-1,5g protéines/kg poids corporel vs 0,8g/kg population générale. Métabolisme accéléré neurotransmetteurs nécessite apports augmentés.
Pour besoins protéiques précis sources optimales timing repas protocoles, consultez notre guide protéines TDAH.
Certains protocoles alimentaires sont-ils validés pour le TDAH ?
Régimes TDAH validés recherche : élimination additifs colorants (régime Feingold réduit hyperactivité 30-50% enfants sensibles colorants artificiels), exclusion gluten-caséine (améliore symptômes 20-30% enfants sensibilités non-cœliaques), régime oligoantigénique Few Foods Diet (70% enfants répondeurs amélioration spectaculaire inattention impulsivité), approche méditerranéenne (réduit symptômes 30% via oméga-3 antioxydants anti-inflammatoires). Efficacité variable selon profils génétiques sensibilités individuelles nécessite phase test élimination-réintroduction 6-8 semaines.
Plusieurs régimes alimentaires ont été étudiés scientifiquement TDAH avec résultats variables selon profils individuels :
Régime Feingold (élimination additifs colorants). Suppression colorants artificiels (E102 E110 E122 E124 E129), conservateurs benzoates, salicylates naturels. Études montrent réduction hyperactivité 30-50% enfants sensibles colorants. Méta-analyse Nigg 2012 confirme lien colorants-hyperactivité.
Régime exclusion gluten-caséine. Suppression gluten (blé seigle orge) caséine (produits laitiers). Améliore symptômes 20-30% enfants TDAH présentant sensibilités non-cœliaques. Nécessite test strict 6 semaines puis réintroduction progressive.
Régime oligoantigénique Few Foods Diet. Phase restriction 2 semaines aliments hypoallergéniques (riz agneau poires courge), puis réintroduction graduelle. Études Pelsser 2011 montrent 70% enfants répondeurs amélioration spectaculaire inattention impulsivité. Protocole exigeant nécessite accompagnement nutritionniste.
Approche méditerranéenne. Riche oméga-3 poissons gras, fruits légumes antioxydants, huile olive polyphénols, céréales complètes. Réduit inflammation améliore symptômes 30% études observationnelles. Moins restrictif plus durable long terme.
Pour protocoles détaillés étapes mise en place suivi journaux alimentaires, consultez notre guide régimes alimentaires TDAH.
Comment réduire la charge mentale des décisions alimentaires quotidiennes ?
Organisation cuisine TDAH : adultes rapportent fatigue décisionnelle fin journée sabotant alimentation saine (commandes pizza impulsives 19h cerveau épuisé). Enfants TDAH présentent sélectivité alimentaire sévère 65% cas hypersensibilités sensorielles rendant repas batailles quotidiennes. Solutions cerveau neuroatypique : planification flexible menu 2-3 repas stables semaine reste ajustable, batch cooking léger blocs 30 min dimanche bases réutilisables, courses structurées liste pré-remplie drive évite impulsivité, recettes ultra-simplifiées 10-15 min zéro surcharge.
Adultes TDAH rapportent fatigue décisionnelle fin journée sabotant alimentation saine. 19h cerveau épuisé 1000 décisions prises = commandes pizza impulsives fast-food.
Enfants TDAH présentent sélectivité alimentaire sévère 65% cas (Nigg et al., 2016), hypersensibilités sensorielles (textures couleurs odeurs) rendant repas batailles quotidiennes parents épuisés.

Stratégies organisation cerveau TDAH
Planification flexible menu mobile. 2-3 repas stables semaine (lundi pâtes bolognaise, mercredi poulet légumes, vendredi soupe) + reste ajustable selon énergie jour. Bases réutilisables dimanche (riz quinoa légumes rôtis protéines grillées) assemblées différemment chaque jour (lundi bowl, mardi salade, mercredi wraps).
Batch cooking léger blocs 30 min. Pas marathon 4h. Dimanche 18h-19h : Cuire bases simultanées (riz autocuiseur 15 min, légumes four 25 min, poulet poêle 20 min). Contenants transparents étiquetés (cerveau TDAH oublie boîtes opaques).
Courses anti-impulsivité. Liste pré-remplie cocher (jamais rédiger), drive livraison élimine 80% tentations (3-5€ plus cher économise 20-30€ achats impulsifs évités), même jour heure chaque semaine (routine ancre comportement).
Pour stratégies complètes organisation cuisine batch cooking recettes adaptées cerveau TDAH, consultez notre guide organisation cuisine TDAH.
Le TDAH augmente-t-il le risque de troubles alimentaires ?
Troubles alimentaires TDAH : risque 3-6x supérieur population générale. Impulsivité favorise hyperphagie compulsive boulimie (crises alimentaires incontrôlables compensation émotionnelle), hyperactivité mentale rigidité cognitive favorisent restriction alimentaire anorexie, carences dopamine recherche nourriture réconfortante sucrée compensation neurochimique, médicaments stimulants coupent appétit risque restriction involontaire. Lien neurobiologique dopamine-récompense alimentaire fort TDAH nécessite dépistage systématique accompagnement spécialisé.
Études montrent risque troubles alimentaires 3-6x supérieur population TDAH. Plusieurs mécanismes neurobiologiques expliquent lien TDAH-TCA :
Impulsivité favorise hyperphagie boulimie. Difficulté inhiber comportements impulsifs déclenche crises alimentaires incontrôlables. Nourriture utilisée régulation émotionnelle compensation stress anxiété. Hyperphagie compulsive (BED) particulièrement fréquente adultes TDAH non diagnostiqués.
Hyperactivité mentale rigidité cognitive favorisent restriction. Pensées obsessionnelles alimentation contrôle poids. Rigidité règles alimentaires strictes. Anorexie mentale surreprésentée femmes TDAH non diagnostiquées adolescence.
Carences dopamine recherche nourriture réconfortante. Cerveau TDAH déficit dopamine recherche compensation via aliments hyperpal atables sucrés gras (activation circuits récompense). Addiction alimentaire neurobiologique pas manque volonté.
Médicaments stimulants coupent appétit. Méthylphénidate atomoxétine réduisent appétit 60-70% patients. Risque restriction involontaire perte poids carences si non surveillé.
Pour comprendre mécanismes et gérer troubles alimentaires TDAH protocoles accompagnement, consultez notre guide troubles alimentaires TDAH.
Quelles sont les prochaines étapes nutrition TDAH ?
Correction déficits nutritionnels déséquilibres alimentaires est point départ stratégie nutritionnelle sérieuse validée recherche.
Elle requiert approche méthodique structurée 5 étapes :
1. Identifier carences probables
Symptômes : fatigue chronique, irritabilité, inattention accrue, brouillard mental, troubles sommeil ?
2. Réaliser bilan sanguin professionnel
Dosage ferritine fer sérique, magnésium érythrocytaire (pas sérique), profil lipidique oméga-3 index, vitamine D, zinc.
3. Revoir structure repas
3 repas principaux + 2 collations, éviter pics glycémiques, privilégier index glycémique bas, protéines chaque repas.
4. Choisir supplémentation ciblée si besoin
Fonction symptômes ET bilan sanguin jamais aveugle. Formes bien absorbées dosages adaptés accompagnement professionnel.
5. Tester période 30-60 jours
Observer variations attention énergie humeur qualité sommeil. Ajuster progressivement selon résultats.
Formation Nutrition TDAH : Protocoles Complets Personnalisés
Cet article expose principes généraux. Mais qu’en est-il protocoles personnalisés dosages précis timing repas recettes complètes ?
- 11 modules vidéo – Plus de 6 heures de ressources contenu découpé en séquences courtes
- Supports téléchargeables : fiches aliments, menus types, index glycémique, routines enfant, recettes…
- Accès à vie + mises à jour gratuites
- Certificat de participation délivré par TDAH Focus
- Support par email sous 48h par notre équipe spécialisée
Conçu par Nora Ouassini, PharmD
Pharmacienne enseignante pharmacologie, nutrithérapie. 17 ans accompagnement familles TDAH.
🍏 FORMATION ALIMENTATION SUR LE TDAH
Etudes et sources scientifiques sur la nutrition et le profil TDA/H
1. Nigg, J. T., Lewis, K., Edinger, T., & Falk, M. (2012). Meta-analysis of attention-deficit/hyperactivity disorder or attention-deficit/hyperactivity disorder symptoms, restriction diet, and synthetic food color additives. Journal of the American Academy of Child & Adolescent Psychiatry, 51(1), 86-97.e8.
2. Hawkey, E., & Nigg, J. T. (2014). Omega-3 fatty acid and ADHD: blood level analysis and meta-analytic extension of supplementation trials. Clinical Psychology Review, 34(6), 496-505.
3. Schab, D. W., & Trinh, N. H. (2004). Do artificial food colors promote hyperactivity in children with hyperactive syndromes? A meta-analysis of double-blind placebo-controlled trials. Journal of Developmental & Behavioral Pediatrics, 25(6), 423-434.
4. Wang, Y., Huang, L., Zhang, L., Qu, Y., & Mu, D. (2017). Iron status in attention-deficit/hyperactivity disorder: a systematic review and meta-analysis. PLoS ONE, 12(1), e0169145.
5. Agostoni, C., Nobile, M., Ciappolino, V., Delvecchio, G., Tesei, A., Turolo, S., & Crippa, A. (2017). The role of omega-3 fatty acids in developmental psychopathology: a systematic review on early psychosis, autism, and ADHD. International Journal of Molecular Sciences, 18(12), 2608. review on early psychosis, autism, and ADHD. International Journal of Molecular Sciences, 18(12), 2608.
Avertissement Santé (ETA)
Rédigé par Nora Ouassini, Pharmacienne et enseignante spécialisée en pharmacologie, pharmacognosie, nutrithérapie et neurosciences.
Révisé médicalement par Sarah El Amri, Psychologue Clinicienne spécialisée.
⚠️ Informations à but éducatif uniquement. Ne remplace pas un avis médical professionnel. Consultez toujours un médecin ou psychologue qualifié pour toute question de santé.
FAQ Bien manger
Quelle alimentation pour un bon équilibre mental ?
L’alimentation joue un rôle essentiel dans la gestion des symptômes du TDAH. Certains aliments favorisent la concentration et la régulation des neurotransmetteurs, tandis que d’autres aggravent l’hyperactivité et l’impulsivité.
Les aliments bénéfiques :
• Oméga-3 (poissons gras, noix, graines de lin) → Améliorent la concentration et la mémoire.
• Protéines maigres (œufs, viandes blanches, légumineuses) → Régulent la dopamine et stabilisent l’énergie.
• Fruits et légumes riches en antioxydants → Protègent le cerveau du stress oxydatif.
Les aliments à éviter :
• Sucres raffinés et aliments ultra-transformés → Pic d’énergie suivi d’un crash d’attention.
• Colorants et additifs alimentaires → Certains sont liés à une aggravation des symptômes d’hyperactivité.
Que manger avec un TDAH selon les études
Une alimentation équilibrée et adaptée aux besoins spécifiques du cerveau TDAH doit inclure :
✔ Des protéines pour stabiliser la dopamine → Viandes maigres, poissons, œufs, tofu.
✔ Des glucides complexes pour une énergie durable → Quinoa, riz complet, patate douce.
✔ Des bonnes graisses pour le cerveau → Huile d’olive, avocat, noix.
Exemple de menu équilibré pour TDAH :
🥑 Petit-déjeuner : Omelette aux épinards + pain complet + noix
🥗 Déjeuner : Poulet grillé + légumes vapeur + quinoa
🐟 Dîner : Saumon aux herbes + patate douce + salade
Quel petit-dejeuner pour un TDAH?
Le petit-déjeuner est essentiel pour bien démarrer la journée et maintenir une énergie stable.
Petit-déjeuner idéal pour un TDAH :
🥚 Protéines → Omelette, œufs brouillés, yaourt nature.
🥑 Bonnes graisses → Avocat, noix, huile de coco.
🍓 Glucides à faible indice glycémique → Flocons d’avoine, pain complet, fruits rouges.
🚫 À éviter :
Céréales sucrées, viennoiseries industrielles, jus de fruits ultra-transformés (pic glycémique = perte d’attention rapide).
Exemple de recette rapide et efficace :
🥑 Tartine de pain complet avec purée d’amandes + œufs brouillés + smoothie aux fruits rouges.


